Judul : Asuhan keperawatan Teori Helminthiasis Lengkap
link : Asuhan keperawatan Teori Helminthiasis Lengkap
Asuhan keperawatan Teori Helminthiasis Lengkap
TINJAUAN PUSTAKA
- Anatomi Sistem Integumen
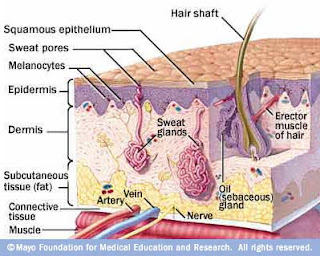
Sistem Integumen merupakan sistem terluas dalam tubuh. Sistem integumen terdiri dari kulit dan struktur aksesoris (rambut, kuku, kelenjar minyak dan kelenjar keringat). Sistem integumen memiliki luas 1-2 m2 dan merupakan 15% dari total berat tubuh. Kulit mempunyai ketebalan yang berfariasi. Bagian yang paling tipis berada di sekitar mata dan yang paling tebal pada telapak tangan dan kaki (William & Wilkins. 2002)
Beberapa komponen lapisan pada kulit sebagai berikut:
- Epidermis
Merupakan lapisan paling luar yang unsur utamanya adalah keratinosit dan sel melanosit. Lapisan ini terus mengalami mitosis. Epidermis memiliki beberapa lapisan sel yaitu:
- Stratum korneum : selnya sudah mati, tidak mempunyai inti sel, dan mengandung zat keratin. Zat tanduk merupakan keratin lunak yang berada dalam sel-sel keratin keras.
- Stratum lusidum: terdiri dari sel yang sngat gepeng dan bening, ditemukan pada lapisan tubuh yang berkulit tebal.
- Stratum granulosum: terdiri dari 2-3 lapis sel poligonal yang agak gepeng, inti berada di tengah, dan sitoplasma berisi butiran granula keratohialin (keratin dan hialin). Lapisan ini menghalangi masuknya zat asing ke dalam tubuh. (contoh: bahan kimia, benda asing, kuman dan lain-lain )
- Stratum spinosum: terdapat banyakn sel bentuk kubus dan poliginal, inti di tengah, dan sitoplasma berisi serat-serat yang terpaut dengan desmosom. Lapisan ini berfungsi untuk menahan gesekan dan tekana dari luar. Terdapat di daerah yang banyak bersentuhan atau menahan beban dan tekanan (seperti di tumit dan pangkal telapak kaki).
- Stratum malfigi: berbatassan dengan dermis. Sel aktif mengalami mitosis sampai individu meninggal dengan umur sel 15-30 hari sejak terbentuk sampai terkelupas.
- Dermis
Tebal antara 0.5-3 mm, lebih tebal dari epidermis yang terbentuk dari komponen jaringan pengikat. Turunan dermis terdiri dari bulu, kelenjar minyak, kelenjar lendir, dan kelenjar keringat yang berada jauh dalam dermis. Sedangkan lapisannya terdiri dari:
- Lapisan papila: mengandung lapisan pengikat longgar yang membentuk lapisan stratum spongeosum. Lapisan ini terdiri atas serat kolagen halus, alastin, dan kulin yang akan membentuk jaring halus yang terdapat di bawah epidermis
- Lapisan retikulosa: mengandung jaringan pengikat rapat dan serat kolagen, tersusun bergelombang, sedikit serat retikulum, dan banyak mengandung serat elastin.dalam lapisan ini terdapat sel-sel fibrosa, sel histiosit, pembulh darah, pembuluh getah bening, saraf, kandung rambut kelenjar sebasea, kelenjar keringat, sel lemak, dan otot penegak rambut.
- Hipodermis / Subkuntis
Lapisan bawah kulit yang terdiri dari jaringan pengikat longgar. Seratnya longgar, elastis, dan memiliki sel lemak. Terdapat lapisan subkuntan yang menentuka mobilitas kulitdi atasnya. Bantalan lemak pada lapisan ini terbentuk dari lobulus lemak yang merata di hipodermis yang disebut dengan panikolus adiposus. Pada lapisn perut dapat mencapai tebal 3cm. Pada jaringan subkuntan di kelopak mata, penis dan skrotum tidak mengandung lemak.
Gambar 1. Lapisan Kulit
Pada kulit ada beberapa kelenjar di dalamnya, diantaranya adalah:
- Kelenjar Sebasea
Berasal dari rambut yang bermuara pada saluran folikel ram,but untuk melumassi rambut dan kulit yang berdekatan. Banyak terdapat di kepala dan wajah sekitar hidung, mulut dan telinga. Sedikit pada telapak tangan dan kaki.
- Kelenjar Keringat
Merupakan alat utama untuk mengendalikan suhu tubuh. Sekresi aktif kelenjar keringat berada di bawah pengendalian saraf simpatis. Kelenjar ini terdapat diseluruh tubuh terutama pada telapak tangan dan kaki kecuali pada dasar kuku, batas bibir, glans penis, dan gendang telinga. Terdapat 2 macam kelenjar keringat yaitu:
- Kelenjar keringat ekrin dan
- Kelenjar keringat apokrin.
- Kelenjar Mamae
Dikatakan sebagai kelenjar kulit menurut Syaifuddin dalam bukunya tahun 2011 karena berasal dari lapisan eksodermal.
Dan pada kulit terdapat pula bagian-bagian yang menempel, yaitu:
- Rambut
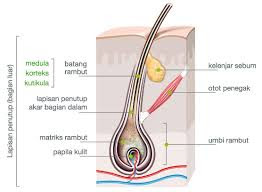
Benang keratin elastis yang berkembang dari epidermis dan tersebar di seluruh tubuh kecuali telapak tangan dan kaki, permukaan dorsal falang distal, sekitar lubang dubur, dan urogenital. Memiliki batang yang bebas dan akar yang tertanam dalam kulit. Dengan struktur rambut (Syifuddin, 2011):
- Medula
- Korteks
- Kutikula
Gambar 2: Struktur rambut
- Kuku
Merupakan lempeng yang membentuk pelindung pembungkus permukaan dorsal falang jari tangan dan jari kaki yang strukturnya berhubungan dengan dermis dan epidermis. Lempeng kuku berasal dari sisik epidermis yang menyatu erat dan tidak mengelupas berwarna bening sehingga pembuluh kapiler darah dalam dasar kuku kelihatan kemerahan.
- Fisiologi Sistem Integumen
Berikut ini merupakan fungsi kulit sebagai sistem integumen antara lain:
- Fungsi regulasi temperatur dan tekanan darah
Persarafan, pembuluh darah, dan kelenjar keringat dan lapisan kulit yang lebih dalam membantu termoregulasi. Ketika kulit terpapar udara dingin, dan suhu tubuh turun, pembuluh darah akan kontriksi sebagai respon dari sistem saraf otonom. Hal ini menyebabkan penurunan aliran darah ke kulit dan akan mempertahankan suhu tubuh. Sebaliknya jika suhu terlalu panas, atau saat suhu tubuh meningkat maka pembuluh darah akan berdilatasi, aliran darah meningkat dan menurunkan suhu tubuh, jika hal ini tidak efektif maka kelenjar ekrin akan meningkatkan produksi keringat sehingga terjadi penguapan yang akan menurunkan suhu tubuh.
- Fungsi proteksi
Lapisan kult terluar melindungi tubuh dari trauma fisik, kimia, dan dari invasi bakteri atau mikroorganisme. Sel Langerhans, sel spesifik yang terdapat pada lapisan kulit meningkatkan respon imun tubuh dengan membantu limfosit untuk memproses antigen yang masuk ke kulit. Melanosit. Merupakan sel kulit yang memproduksi melanin membantu menyaring sinar UV, paparan sinar matahari yang berlebih dapat menstimulasi produksi melanin. Kulit juga melindungu tubuh dengan mencegah ekskresi air dan elektrolit. hal ini akan mencegah tubuh kehilangan cairan yang berlebih.
- Fungsi ekskresi
Sebagai organ ekskresi, pada kulit terdapat kelenjar keringat. Keringat tersusun atas air, elektrolit, urea dan asam laktat
- Fungsi persepsi
Kulit memiliki susunan saraf yang berfungsi merasakan sentuhan atau sebagai alat peraba.
- Fungsi pembentukan vit. D
Saat distimulasi oleh sinar ultraviolet, kulit akan mensintesis vitamin D3 (cholecalciferol)
Helminthiasis
Helminthiasis
- Definisi
Berasal dari kata Yunani “helmins” yang berarti “cacing,” merupakan istilah kategoris yang luas mengacu pada berbagai jenis parasit cacing yang banyak terdapat dalam tubuh. Helminthiasis sendiri merupakan kelainan yang disebabkan oleh cacing. Salah satunya pada sistem dermatomuskuloskeletal yaitu kelainan kulit oleh larva nematoda melalui larva migrans. Larva migrans, yaitu terjadinya migrasi larva cacing nematoda terutama nematoda binatang dalam tubuh manusia tempat larva tersebut tidak dapat berkembang lebih lanjut untuk menjadi dewasa, dalam hal ini manusia bertindak sebagai hospes paratenik (Natadisastra, 2009).
CLM merupakan kelainan kulit yang merupakan peradangan yang berbentuk linear atau berkelok-kelok, menimbul dan progesif, disebabkan oleh invasi cacing tambang yang berasal dari kucing dan anjing, yaitu Ancylostoma braziliense, Ancylostoma caninum, dan Ancylostoma ceylanicum (Aisah, 2010). Selama beberapa dekade, istilah CLM dan creeping eruption sering disama artikan. Perbedaannya adalah, CLM menggambarkan sindrom, sedangkan creeping eruption menggambarkan gejala klinis. Creeping eruption secara klinis diartikan sebagai lesi yang linear atau serpiginius, sedikit menimbul, dan kemerahan yang bermigrasi dalam pola yang tidak teratur (Caumes, 2006).
Penyakit yang menimbulkan gejala berupa creeping eruption tapi tidak disebabkan oleh parasite non-larva tidak disebut sebagai CLM, misalnya seperti pada dracunculiasis, loiasis, skabies, schistosomiasis, ataupun onchocerciasis (Kourilova, 2004; Caumes, 2004 dalam Heukelbach dan Feldmeier, 2008).
- Etiologi
Penyebab utama adalah cacing tambang binatang Ancylostoma braziliensis. Penyebab lainnya yaitu Ancylostoma caninum dari anjing dan kucing, Unicaria stenocephala dari anjing, N. americanus, Gnathosoma spinigerum dari babi, dan dari manusia sendiri A. Duuodenal, Necator americanus, dan Strongyloides strecoralis. Lalat pada kuda yaitu Gastrophilus (Natadisastra, 2009). Di Asia Timur, CLM umumnya disebabkan oleh Gnasthostoma sp. Pada babi dan kucing. Pada beberapa kasus ditemukan Echinococcus, Dermatobia maxiales, Lucilia Caesar (Aisah, 2010).
Menurut Lydia, 2012 etiologi umum dan di mana parasit larva migrans cutaneous (CLM) yang paling sering ditemukan adalah sebagai berikut:
- Ancylostoma braziliense (cacing tambang anjing liar dan domestik dan kucing) adalah penyebab paling umum. Hal ini dapat ditemukan di Amerika Serikat tengah dan selatan, Amerika Tengah, Amerika Selatan, dan Karibia.
- Ancylostoma caninum (cacing tambang anjing) ditemukan di Australia
- Stenocephala Uncinaria (cacing tambang anjing) ditemukan di Eropa
- Bunostomum phlebotomum (cacing tambang ternak)
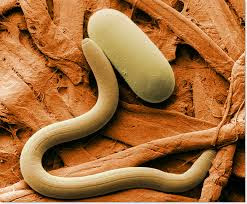
Gambar 16. Penampang Ancylostoma sp.
Ada beberapa faktor risiko yang dapat meningkatkan terjangkitnya seseorang terhadap helminthiasis, yaitu:
- Faktor perilaku
Adapun faktor perilaku yang mempengaruhi kejadian CLM antara lain :
- Kebiasaan tidak menggunakan alas kaki
Adanya bagian tubuh yang berkontak langsung dengan tanah yang terkontaminasi akan mengakibatkan larva dapat melakukan penetrasi ke kulit sehingga menyebabkan CLM (Abdulla dan Selim, 1998).
- Perawatan tidak teratur terhadap anjing dan kucing
Penyebab utama CLM adalah larva cacing tambang yang berasal dari anjing dan kucing (Aisah, 2010). Perawatan rutin anjing dan kucing termasuk de-worming secara teratur mengurangi pencemaran lingkungan oleh telur dan larva cacing tambang (CDC, 2012).
- Berlibur ke daerah tropis atau pesisir pantai
Kondisi biogeografis yang hangat dan lembab menyebabkan banyak terdapat larva penyebab penyakit ini di daerah tropis (Brenner dan Patel, 2003). Sebuah penelitian pada wisatawan internasional yang baru meninggalkan Brazil bagian Timur Laut di bandara menunjukkan bahwa semua wisatawan yang menderita CLM telah mengunjungi pantai selama liburannya (Heukelbach et al, 2007).
- Faktor Lingkungan
Adapun faktor lingkungan yang mempengaruhi kejadian CLM antara lain :
- Keberadaan anjing dan kucing
- Cuaca atau iklim lingkungan
Ada variasi musiman yang berbeda pada kejadian CLM, dengan puncak kejadian selama musim hujan. Telur dan larva bertahan lebih lama di tanah yang basah dibandingkan di tanah yang kering dan dapat tersebar secara luas oleh hujan yang deras. Selain itu, iklim yang lembab juga mengakibatkan peningkatan infeksi cacing tambang di anjing dan kucing sehingga pada akhirnya meningkatkan jumlah tinja yang terkontaminasi dan risiko infeksi pada manusia (Heulkelbach dan Feldmeier, 2008)
- Tinggal di daerah dengan keadaan pasir atau tanah yang lembab
- Faktor Demografis
Adapun faktor demografis yang mempengaruhi kejadian CLM antara lain :
- Usia
CLM paling sering terkena pada anak berusia ≤ 4 tahun. Hal ini disebabkan karena anak pada usia tersebut masih jarang menggunakan alas kaki saat keluar rumah. Pada penelitian tersebut juga didapatkan bahwa usia merupakan faktor demografis yang berhubungannya paling signifikan dengan kejadian CLM (p<0,0001) (Heukelbach et al, 2008).
- Perkerjaan
Larva infektif penyebab CLM terdapat pada tanah atau pasir lembab. Orang yang pekerjaannya sering kontak dengan tanah atau pasir tersebut dapat meningkatkan risiko risiko terinfeksi larva CLM. Pekerjaan yang memiliki risiko terinfeksi larva penyebab CLM diantaranya petani, nelayan, tukang kebun, pemburu, penambang pasir dan pekerjaan lain yang sering kontak dengan tanah pasir (Aisah, 2010).
- Tingkat pendidikan
Suatu penelitian tentang prevalensi dan faktor risiko CLM di Brazil menunjukkan, dari 1114 penduduk pedesaan, didapati 23 dari 354 (6,5%) penduduk dengan tingkat pendidikan menderita CLM, sedangkan pada penduduk dengan dengan tingkat pendidikan tinggi, didapati 34 dari 760 (4,5%) orang menderita CLM (Heulkelbach et al, 2008).
- Patofisiologi
CLM pada manusia umumnya terjadi di daerah tropis dan sub tropis, terutama terjadi pada anak-anak, pekerja bidang pertanian atau wisatawan yang kontak dengan tanah berpasir yang berada di bawah naungan pohon dan tempat teduh yang sering didatangi oleh anjing dan kucing untuk buang air besar. Dengan demikian tempat tersebut menjadi lingkungan yang tercemar larva cacing tambang hewan, sehingga merupakan sumber infeksi bagi manusia. Manusia terinfeksi oleh larva Ancylostoma caninum atau Ancylostoma brasiliense melalui kontak kulit dengan tanah dan pasir yang terkontaminasi. Selanjutnya larva migrasi melalui jaringan subkutan membentuk terowongan yang menjalar dari satu tempat ke tempat lainnya. Lesi yang ditimbulkan erithematous, elevasi dan vesicular. Lesi ini sangat gatal, setelah 2-3 hari larva akan membentuk terowongan di bawah kulit dalam jaring germinativum. Pergerakan larva di bawah kulit berkisar 2-3 mm per hari. Kulit dibagian atasnya biasanya mengering dan keras dan terasa gatal sehingga dapat menyebabkan infeksi sekunder akibat garukan. Larva ini tidak dapat menembus kulit di bawah epidermis dari manusia sehingga larva tersebut tidak dapat melanjutkan perkembangan siklus hidupnya, akibatnya selamanya larva ini terjebak di jaringan kulit manusia penderita hingga masa hidup dari cacing ini berakhir. Komplikasi dari creeping eruption berupa erythema multiformis pernah dilaporkan pada seorang penderita (Bagus,2010).
Gambar 17. Siklus hidup larva migran
- Cara Penularan
Cacing Ascaris lumbricoides, Trichuris trichiura dan hookworms dikelompokkan sebagai cacing yang ditularkan melalui tanah (soil transmitted helminths) karena cara penularannya pada setiap orang sama yaitu melalui tanah. Adapun cara cacing ini menginfeksi manusia yakni dengan menembus kulit manusia oleh larva infektif (larva filariform matang) atau menelan telur cacing yang lengket pada makanan atau minuman yang tidak dimasak dengan matang. Secara gambaran epidemiologi, STH biasa terdapat di daerah beriklim tropis dan daerah beriklim sedang dan perbedaannya hanya terletak pada jenis spesies dan beratnya penyakit yang ditimbulkan.
Faktor lingkungan seperti tanah, air, tempat pembuangan tinja tercemar oleh telur atau larva cacing serta ditambah dengan perilaku manusia yang tidak sehat akan dapat menimbulkan kejadian kecacingan (Soemirat, 2005).
- Manifestasi Klinis
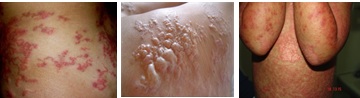
Pada saat larva masuk ke kulit biasanya disertai rasa gatal dan panas di tempat larva melakukan penetrasi. Rasa gatal yang timbul terutama terasa pada malam hari, jika digaruk dapat menimbulkan infeksi sekunder (Natadisastra, 2009). Mula-mula akan timbul papul, kemudian diikuti bentuk yang khas yakni lesi berbentuk linear atau berkelok-kelok, menimbul dengan diameter 2-3 mm, dan berwarna kemerahan. Adanya lesi papul yang eritematosa ini menunjukkan bahwa larva tersebut berada di kulit selama beberapa jam atau hari. Perkembangan selanjutnya, papul merah ini menjalar seperti benar berkelok-kelok, polisiklik, serpiginosa, menimbul, dan membentuk terowongan (burrow), mencapai panjang beberapa sentimeter (Aisah, 2010). Pada stadium yang lebih lanjut, lesi-lesi ini akan lebih sulit untuk diidentifikasi, hanya di tandai dengan rasa gatal dan nodul-nodul (Vega-Lopez dan Hay, 2004).
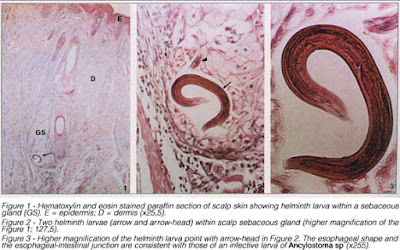
Gambar 18. Gambaran Klinis CLM
(Tolan Jr, 2013)
Lesi tidak hanya berada di tempat penetrasi. Hal ini disebabkan larva dapat bergerak secara bebas sepanjang waktu. Umumnya, lesi berpindah ataupun bertambah beberapa milieter perhari dengan lebar sekitar 3 milimeter. Pada CLM, dapat dijumpai lesi tunggal atau lesi multiple, tergantung pada tingkat keparahan infeksi (CDC, 2012).
CLM biasanya ditemukan pada bagian tubuh yang berkontak langsung dengan tanah atau pasir. Tepat predileksi antara lain di tungkai plantar, tangan, anus, bokong, dan paha (Aisah, 2010). Pada kondisi sistemik, gejala yang muncul antara lain eosinophilia perifer (sindroma Loeffler), infiltrate pulmonary migratori, dari peningkatan kadar iunoglobulin E, namun kondisi ini jarang ditemui (Vano-Galvan et al, 2009).
Gambar 19. Tanda-tanda dari Cutaneous larva migrans cutaneous
- WOC
- Pemeriksaan Diagnostik
Diagnosis CLM ditegakkan berdasarkan gejala klinisnya yang khas dan disertai dengan riwayat berjemur, berjalan tanpa alas kaki di pantai atau aktivitasi lainnya di daerah tropis, biopsi tidak diperlukan (Vano-Galvan et al, 2009).
Prosedur invasif jarang digunakan untuk mengidentifikasi parasit pada CLM. Hal ini disebabkan karena ujung anterior lesi tidak selalu menunjukkan tempat dimana larva berada. Pada pemeriksaan lab, eosinophilia mungkin ditemukan, namun tidak spesifik. Dalam sebuah penelitian Jerman pada wisatawan dengan CLM, hanya pada 8 (20%) dari 40 orang didapatkan eosinophilia. Namun, peningkatan kadar eosinophil dapat mengindikasikan perpindahan larva cacing ke visceral, tetapi ini termasuk komplikasi yang jarang terjadi (Heukelbach dan Feldmeier, 2008).
CLM yang disebabkan oleh Ancylostoma caninum dapat dideteksi dengan ELISA (Enzyme-linked Imumunosorbent Assay). Sekarang ini, mikroskop epiluminesens telah digunakan untuk memvisualisasikan pergerakan larva, namun sensitivitas metode ini belum diketahui (Heukelbach dan Feldmeier, 2008).
- Penatalaksanaan
Seluruh infeksi Ascaris lumbricoides, baik yang bersifat asimtomatik ataupunintensitas rendah, harus dilakukan tindakan penatalaksanaan. Pilihan obat berupa albendazol oral (400 mg dosis tunggal), mebendazol (500 mg dosis tunggal atau100 mg dua kali sehari dalam 3 hari), atau pirantel palmoat (11 mg / kg BB dosistunggal, dosis maksimal 1 gram). Ketiga obat ini memiliki tingkat kesembuhan yang tinggi. Penderita yang tidak sepenuhnya sembuh mengalami penurunan beban infeksi cacing yang diketahui melalui pemeriksaan telur cacing (Menteri Kesehatan Republik Indonesia, 2006; Bethony et al., 2006; Ideham danPusarawati, 2007; Maguire, 2010a).
Albendazol bekerja dengan cara berikatan dengan β tubulin parasit sehingga menghambat polimarisasi mikrotubulus dan memblok pengambilan glukosa oleh larva maupun cacing dewasa. Akibatnya, persediaan glikogen cacing menurun, pembentukan ATP berkurang, dan cacing mati. Obat ini juga dapat merusak telur cacing. Mebendazol menyebabkan kerusakan struktur subselular dan menghambat sekresi asetilkolinesterase cacing. Obat ini juga menghambat pengambilan glukosa oleh cacing secara ireversibel, sehingga terjadi deplesi glikogen pada cacing. Mebendazol menyebabkan sterilitas pada telur cacing. Pirantel palmoat dan analognya menimbulkan depolarisasi pada otot cacing danmeningkatkan frekuensi impuls, sehingga cacing mati dengan keadaan spastic (Syarif dan Elysabeth, 2009). Invermektin oral (150-200 μg / kg BB dosis tunggal), yang merupakan obat pilihan untuk strongiloidiasis dan onkosersiasis, juga efektif dalammengobati askariasis. Levamisol oral (2,5 mg / kg BB dosis tunggal) jugamerupakan obat alternatif yang direkomendasikan oleh WHO. Levamisol digunakan sebagai imunostimultan pada manusia dengan memperbaikimekanisme pertahanan seluler dan memacu pematangan limfosit T. Piperazinsitrat pernah menjadi obat pilihan, tetapi bersifat neurotoksik dan hepatotoksik,serta tidak dipakai lagi di beberapa negara. Pirantel palmoat dan piperazin sitrat dinyatakan aman untuk digunakan selama masa kehamilan. WHO jugamerekomendasikan pemakaian albendazol dan mebendazol selama masakehamilan berdasarkan data yang telah diperoleh. Selain itu, kedua obat ini dapatdigunakan dalam penatalaksanaan anak-anak di bawah 12 bulan. Obat baru yang memiliki aktivitas melawan Ascaris lumbricoides termasuk nitazoksanid dan tribendimidin, yang terdaftar di Cina. Piperazin dapat menyebabkan paralisis flaksid pada cacing sehingga berperan dalam melepaskanobstruksi. Jika terdapat dalam sediaan sirup, obat ini dapat diberikan melalui nasogastric tube. Antibiotik diberikan bila terdapat infeksi bakteri, dan bila gejalaakut reda diberikan obat antelmintik untuk mencegah kekambuhan (Maguire,2010a).
Dosis tunggal albendazol, mebendazol, dan pirantel pamoat dapatmenyembuhkan kurang dari 50% penderita trikuriasis serta menurunkan beban akibat infeksi cacing kurang dari 60%. Pemakaian albendazol selama tiga hari(400 mg / hari secara oral) atau mebendazol (100 mg dua kali sehari) lebih efektif untuk infeksi ringan dan sedang. Pada infeksi berat, pemberian albendazol selama5-7 hari atau kombinasi albendazol dan invermektin yang dikonsumsi satu kali memiliki tingkat kesembuhan dan penurunkan intensitas infeksi yang lebih tinggi. Pada ankilostomiasis dan nekatoriasis, pemberian terapi besi dapatmemperbaiki kadar hemoglobin menjadi normal, tetapi anemia akan terjadikembali apabila terapi antelmintik tidak diberikan. Albendazol 400 mg dosistunggal merupakan terapi pilihan. Pemberian mebendazol 100 mg yang diberikan dua kali sehari dalam 3 hari lebih efektif daripada diberikan 500 mg dosis tunggal. Pemberian pirantel palmoat dengan dosis 11 mg/kgBB diperlukan untuk mengeliminasi atau menurunkan angka infeksi berat.
- Cara Pencegahan
WHO menyusun strategi global dalam mengendalikan STH dengan penggunaan kemoterapi modern. Strategi tersebut bertujuan untuk mengendalikan morbiditas yang diakibatkan oleh infeksi STH, yaitu dengan mengeliminasi infeksi dengan intensitas sedang dan tinggi dengan pemberian obat antelmintik (terutama albendazol 400 mg dosis tunggal dan mebendazol 500 mg dosis tunggal). Obat antelmintik ini diberikan kepada populasi dengan resiko tinggi, yaitu:
- Anak-anak yang belum sekolah (usia 1-4 tahun)
- Anak-anak usia sekolah (usia 5-14 tahun)
- Wanita usia reproduktif (termasuk wanita dengan kehamilan trimester kedua dan ketiga, serta wanita menyusui)
- Kelompok usia dewasa yang rentan terpapar dengan infeksi STH (contoh: pekerja kebun teh dan pekerja penambangan).
Program pemberantasan infeksi cacing juga dilakukan melalui sekolah dan lembaga lain yang terkait. Program pemberantasan infeksi ini termasuk dengan pemberian vaksinasi dan suplemen, seperti: vitamin A (WHO, 2012a).
Sesuai rekomendasi WHO, penanggulangan infeksi cacing dilakukan dengan pengobatan tindakan pencegahan, dan promotif (Menteri Kesehatan Republik Indonesia, 2006). Pengobatan dilakukan dengan menggunakan obat yang aman, berspektrum luas, efektif, tersedia, harga terjangkau, serta dapat membunuh cacing dewasa, larva, dan telur. Pencegahan dilakukan dengan pengendalian faktor resiko, antara lain kebersihan lingkungan, kebersihan pribadi, penyediaan air bersih yang cukup, semenisasi lantai rumah, pembuatan dan penggunaan jamban yang memadai, menjaga kebersihan makanan, serta pendidikan kesehatan di sekolah kepada guru dan anak.
Pendidikan kesehatan dilakukan melalui penyuluhan kepada masyarakat umum secara langsung atau dengan penggunaan media massa. Sedangkan untuk anak-anak di sekolah dapat dilakukan penyuluhan melalui program UKS (Unit Kesehatan Sekolah) (Menteri Kesehatan Republik Indonesia, 2006).
- Komplikasi
Komplikasi yang dapat terjadi menurut Ferri, 2012, yaitu:
- Infeksi bakterial sekunder pada pasien dengan CLM, biasanya dengan Streptococcus pyogenes, dapat menyebabkan selulitis
- Eritema multiform
- Migrasi pneumintis eosinofilik (Loeffler Syndrome)
- Enteritis eosinofilik
- Prognosis
Prognosis helminthiasis sangat bergantung pada pengobatan dan keparahan penyakit. Selama tidak terjadi obstruksi oleh cacing dewasa yang bermigrasi, prognosis umumnya sangat baik. Mortalitas karena penyakit ini belum pernah dilaporkan. Kebanyakan kasus larva migran sembuh sendiri dengan atau tanpa pengobatan, dan tanpa diikuti efek samping jangka panjang apapun. Morbiditas dikaitkan dengan pruritus hebat dan kemungkinan infeksi bakterial sekunder. Tanpa pengobatan, infeksi cacing ini dapat sembuh sendiri dalam waktu 1,5 tahun, sedangkan dengan Pengobatan secara periodik dapat memberikan kesembuhan 80-90% pada penderita.
DAFTAR PUSTAKA
Aisah, S. 2010. Creeping Eruption dalam Ilmu Penyakit Kulit dan Kelamin. Edisi6. Jakarta: Penerbit Fakultas Kedokteran FKUI
Arias, Kathleen Meehan. 2009. Investigasi dan Pengendalian Wabah di Fasilitas Pelayanan Kesehatan. Jakarta: EGC
Arif, Mansjoer, dkk. 2000. Kapita Selekta Kedokteran. Edisi 3. Jakarta: Medica Aesculapius FKUI
Graham, dkk. 2005. Lecture Notes on Dermatologi Ed.8. Jakarta: Erlangga
Ideham & Pusarawati. 2007. Helmintologi Kedokteran. Surabaya: Penerbit Airlangga
Kee, Joyce L. 1996. Farmakologi : Pendekatan Proses Keperawatan. Jakarta: EGC
Kenny, Tim. 2012. Scabies. United Kingdom : EMIS.
Khrisna, A. 2013. Mengenali Keluhan Anda : Info Kesehatan Umum untuk Pasien Ed.1. Jakarta: Informasi Medika
M. Zenilman, Jonathan dkk. 2012. Sexually Transmitted Infections: Diagnosis, Management, and Treatment. Jones & Bartlett Learning, Canada
Natadisastra, Djaenudin. 2009. Parasitologi Kedokteran: Ditinjau dari Organ Tubuh yang Diserang. Jakarta: EGC
NHS. 2012. Scabies. United Kingdom : NHS Choices.
Price & Wilson. 2005. Patofisiologi : Konsep Klinis Proses-Proses Penyakit Vol. 2 Ed.6. Jakarta: EGC
Suci dkk dalam jurnal “ Hubungan Personal Hygine dengan Kejadian Scabies di Pondok Pendidikan Islam Darul Ulum, Palarik Air Pacah, Kecamatan Koto Tangah padang Tahun 2013”.
Syarif, A. dan Elysabeth, 2009. Antelmintik. Dalam: Gunawan, S. G., et al.,. Farmakologi dan Terapi. Edisi 5. Jakarta: Balai Penerbit FakultasKedokteran Universitas Indonesia
Syarif, A. dan Elysabeth, 2009. Antelmintik. Dalam: Gunawan, S. G., et al.,. Farmakologi dan Terapi. Edisi 5. Jakarta: Balai Penerbit FakultasKedokteran Universitas Indonesia
TINJAUAN PUSTAKA
- Anatomi Sistem Integumen
Sistem Integumen merupakan sistem terluas dalam tubuh. Sistem integumen terdiri dari kulit dan struktur aksesoris (rambut, kuku, kelenjar minyak dan kelenjar keringat). Sistem integumen memiliki luas 1-2 m2 dan merupakan 15% dari total berat tubuh. Kulit mempunyai ketebalan yang berfariasi. Bagian yang paling tipis berada di sekitar mata dan yang paling tebal pada telapak tangan dan kaki (William & Wilkins. 2002)
Beberapa komponen lapisan pada kulit sebagai berikut:
- Epidermis
Merupakan lapisan paling luar yang unsur utamanya adalah keratinosit dan sel melanosit. Lapisan ini terus mengalami mitosis. Epidermis memiliki beberapa lapisan sel yaitu:
- Stratum korneum : selnya sudah mati, tidak mempunyai inti sel, dan mengandung zat keratin. Zat tanduk merupakan keratin lunak yang berada dalam sel-sel keratin keras.
- Stratum lusidum: terdiri dari sel yang sngat gepeng dan bening, ditemukan pada lapisan tubuh yang berkulit tebal.
- Stratum granulosum: terdiri dari 2-3 lapis sel poligonal yang agak gepeng, inti berada di tengah, dan sitoplasma berisi butiran granula keratohialin (keratin dan hialin). Lapisan ini menghalangi masuknya zat asing ke dalam tubuh. (contoh: bahan kimia, benda asing, kuman dan lain-lain )
- Stratum spinosum: terdapat banyakn sel bentuk kubus dan poliginal, inti di tengah, dan sitoplasma berisi serat-serat yang terpaut dengan desmosom. Lapisan ini berfungsi untuk menahan gesekan dan tekana dari luar. Terdapat di daerah yang banyak bersentuhan atau menahan beban dan tekanan (seperti di tumit dan pangkal telapak kaki).
- Stratum malfigi: berbatassan dengan dermis. Sel aktif mengalami mitosis sampai individu meninggal dengan umur sel 15-30 hari sejak terbentuk sampai terkelupas.
- Dermis
Tebal antara 0.5-3 mm, lebih tebal dari epidermis yang terbentuk dari komponen jaringan pengikat. Turunan dermis terdiri dari bulu, kelenjar minyak, kelenjar lendir, dan kelenjar keringat yang berada jauh dalam dermis. Sedangkan lapisannya terdiri dari:
- Lapisan papila: mengandung lapisan pengikat longgar yang membentuk lapisan stratum spongeosum. Lapisan ini terdiri atas serat kolagen halus, alastin, dan kulin yang akan membentuk jaring halus yang terdapat di bawah epidermis
- Lapisan retikulosa: mengandung jaringan pengikat rapat dan serat kolagen, tersusun bergelombang, sedikit serat retikulum, dan banyak mengandung serat elastin.dalam lapisan ini terdapat sel-sel fibrosa, sel histiosit, pembulh darah, pembuluh getah bening, saraf, kandung rambut kelenjar sebasea, kelenjar keringat, sel lemak, dan otot penegak rambut.
- Hipodermis / Subkuntis
Lapisan bawah kulit yang terdiri dari jaringan pengikat longgar. Seratnya longgar, elastis, dan memiliki sel lemak. Terdapat lapisan subkuntan yang menentuka mobilitas kulitdi atasnya. Bantalan lemak pada lapisan ini terbentuk dari lobulus lemak yang merata di hipodermis yang disebut dengan panikolus adiposus. Pada lapisn perut dapat mencapai tebal 3cm. Pada jaringan subkuntan di kelopak mata, penis dan skrotum tidak mengandung lemak.
Gambar 1. Lapisan Kulit
Pada kulit ada beberapa kelenjar di dalamnya, diantaranya adalah:
- Kelenjar Sebasea
Berasal dari rambut yang bermuara pada saluran folikel ram,but untuk melumassi rambut dan kulit yang berdekatan. Banyak terdapat di kepala dan wajah sekitar hidung, mulut dan telinga. Sedikit pada telapak tangan dan kaki.
- Kelenjar Keringat
Merupakan alat utama untuk mengendalikan suhu tubuh. Sekresi aktif kelenjar keringat berada di bawah pengendalian saraf simpatis. Kelenjar ini terdapat diseluruh tubuh terutama pada telapak tangan dan kaki kecuali pada dasar kuku, batas bibir, glans penis, dan gendang telinga. Terdapat 2 macam kelenjar keringat yaitu:
- Kelenjar keringat ekrin dan
- Kelenjar keringat apokrin.
- Kelenjar Mamae
Dikatakan sebagai kelenjar kulit menurut Syaifuddin dalam bukunya tahun 2011 karena berasal dari lapisan eksodermal.
Dan pada kulit terdapat pula bagian-bagian yang menempel, yaitu:
- Rambut
Benang keratin elastis yang berkembang dari epidermis dan tersebar di seluruh tubuh kecuali telapak tangan dan kaki, permukaan dorsal falang distal, sekitar lubang dubur, dan urogenital. Memiliki batang yang bebas dan akar yang tertanam dalam kulit. Dengan struktur rambut (Syifuddin, 2011):
- Medula
- Korteks
- Kutikula
Gambar 2: Struktur rambut
- Kuku
Merupakan lempeng yang membentuk pelindung pembungkus permukaan dorsal falang jari tangan dan jari kaki yang strukturnya berhubungan dengan dermis dan epidermis. Lempeng kuku berasal dari sisik epidermis yang menyatu erat dan tidak mengelupas berwarna bening sehingga pembuluh kapiler darah dalam dasar kuku kelihatan kemerahan.
- Fisiologi Sistem Integumen
Berikut ini merupakan fungsi kulit sebagai sistem integumen antara lain:
- Fungsi regulasi temperatur dan tekanan darah
Persarafan, pembuluh darah, dan kelenjar keringat dan lapisan kulit yang lebih dalam membantu termoregulasi. Ketika kulit terpapar udara dingin, dan suhu tubuh turun, pembuluh darah akan kontriksi sebagai respon dari sistem saraf otonom. Hal ini menyebabkan penurunan aliran darah ke kulit dan akan mempertahankan suhu tubuh. Sebaliknya jika suhu terlalu panas, atau saat suhu tubuh meningkat maka pembuluh darah akan berdilatasi, aliran darah meningkat dan menurunkan suhu tubuh, jika hal ini tidak efektif maka kelenjar ekrin akan meningkatkan produksi keringat sehingga terjadi penguapan yang akan menurunkan suhu tubuh.
- Fungsi proteksi
Lapisan kult terluar melindungi tubuh dari trauma fisik, kimia, dan dari invasi bakteri atau mikroorganisme. Sel Langerhans, sel spesifik yang terdapat pada lapisan kulit meningkatkan respon imun tubuh dengan membantu limfosit untuk memproses antigen yang masuk ke kulit. Melanosit. Merupakan sel kulit yang memproduksi melanin membantu menyaring sinar UV, paparan sinar matahari yang berlebih dapat menstimulasi produksi melanin. Kulit juga melindungu tubuh dengan mencegah ekskresi air dan elektrolit. hal ini akan mencegah tubuh kehilangan cairan yang berlebih.
- Fungsi ekskresi
Sebagai organ ekskresi, pada kulit terdapat kelenjar keringat. Keringat tersusun atas air, elektrolit, urea dan asam laktat
- Fungsi persepsi
Kulit memiliki susunan saraf yang berfungsi merasakan sentuhan atau sebagai alat peraba.
- Fungsi pembentukan vit. D
Saat distimulasi oleh sinar ultraviolet, kulit akan mensintesis vitamin D3 (cholecalciferol)
Helminthiasis
Helminthiasis
- Definisi
Berasal dari kata Yunani “helmins” yang berarti “cacing,” merupakan istilah kategoris yang luas mengacu pada berbagai jenis parasit cacing yang banyak terdapat dalam tubuh. Helminthiasis sendiri merupakan kelainan yang disebabkan oleh cacing. Salah satunya pada sistem dermatomuskuloskeletal yaitu kelainan kulit oleh larva nematoda melalui larva migrans. Larva migrans, yaitu terjadinya migrasi larva cacing nematoda terutama nematoda binatang dalam tubuh manusia tempat larva tersebut tidak dapat berkembang lebih lanjut untuk menjadi dewasa, dalam hal ini manusia bertindak sebagai hospes paratenik (Natadisastra, 2009).
CLM merupakan kelainan kulit yang merupakan peradangan yang berbentuk linear atau berkelok-kelok, menimbul dan progesif, disebabkan oleh invasi cacing tambang yang berasal dari kucing dan anjing, yaitu Ancylostoma braziliense, Ancylostoma caninum, dan Ancylostoma ceylanicum (Aisah, 2010). Selama beberapa dekade, istilah CLM dan creeping eruption sering disama artikan. Perbedaannya adalah, CLM menggambarkan sindrom, sedangkan creeping eruption menggambarkan gejala klinis. Creeping eruption secara klinis diartikan sebagai lesi yang linear atau serpiginius, sedikit menimbul, dan kemerahan yang bermigrasi dalam pola yang tidak teratur (Caumes, 2006).
Penyakit yang menimbulkan gejala berupa creeping eruption tapi tidak disebabkan oleh parasite non-larva tidak disebut sebagai CLM, misalnya seperti pada dracunculiasis, loiasis, skabies, schistosomiasis, ataupun onchocerciasis (Kourilova, 2004; Caumes, 2004 dalam Heukelbach dan Feldmeier, 2008).
- Etiologi
Penyebab utama adalah cacing tambang binatang Ancylostoma braziliensis. Penyebab lainnya yaitu Ancylostoma caninum dari anjing dan kucing, Unicaria stenocephala dari anjing, N. americanus, Gnathosoma spinigerum dari babi, dan dari manusia sendiri A. Duuodenal, Necator americanus, dan Strongyloides strecoralis. Lalat pada kuda yaitu Gastrophilus (Natadisastra, 2009). Di Asia Timur, CLM umumnya disebabkan oleh Gnasthostoma sp. Pada babi dan kucing. Pada beberapa kasus ditemukan Echinococcus, Dermatobia maxiales, Lucilia Caesar (Aisah, 2010).
Menurut Lydia, 2012 etiologi umum dan di mana parasit larva migrans cutaneous (CLM) yang paling sering ditemukan adalah sebagai berikut:
- Ancylostoma braziliense (cacing tambang anjing liar dan domestik dan kucing) adalah penyebab paling umum. Hal ini dapat ditemukan di Amerika Serikat tengah dan selatan, Amerika Tengah, Amerika Selatan, dan Karibia.
- Ancylostoma caninum (cacing tambang anjing) ditemukan di Australia
- Stenocephala Uncinaria (cacing tambang anjing) ditemukan di Eropa
- Bunostomum phlebotomum (cacing tambang ternak)
Gambar 16. Penampang Ancylostoma sp.
Ada beberapa faktor risiko yang dapat meningkatkan terjangkitnya seseorang terhadap helminthiasis, yaitu:
- Faktor perilaku
Adapun faktor perilaku yang mempengaruhi kejadian CLM antara lain :
- Kebiasaan tidak menggunakan alas kaki
Adanya bagian tubuh yang berkontak langsung dengan tanah yang terkontaminasi akan mengakibatkan larva dapat melakukan penetrasi ke kulit sehingga menyebabkan CLM (Abdulla dan Selim, 1998).
- Perawatan tidak teratur terhadap anjing dan kucing
Penyebab utama CLM adalah larva cacing tambang yang berasal dari anjing dan kucing (Aisah, 2010). Perawatan rutin anjing dan kucing termasuk de-worming secara teratur mengurangi pencemaran lingkungan oleh telur dan larva cacing tambang (CDC, 2012).
- Berlibur ke daerah tropis atau pesisir pantai
Kondisi biogeografis yang hangat dan lembab menyebabkan banyak terdapat larva penyebab penyakit ini di daerah tropis (Brenner dan Patel, 2003). Sebuah penelitian pada wisatawan internasional yang baru meninggalkan Brazil bagian Timur Laut di bandara menunjukkan bahwa semua wisatawan yang menderita CLM telah mengunjungi pantai selama liburannya (Heukelbach et al, 2007).
- Faktor Lingkungan
Adapun faktor lingkungan yang mempengaruhi kejadian CLM antara lain :
- Keberadaan anjing dan kucing
- Cuaca atau iklim lingkungan
Ada variasi musiman yang berbeda pada kejadian CLM, dengan puncak kejadian selama musim hujan. Telur dan larva bertahan lebih lama di tanah yang basah dibandingkan di tanah yang kering dan dapat tersebar secara luas oleh hujan yang deras. Selain itu, iklim yang lembab juga mengakibatkan peningkatan infeksi cacing tambang di anjing dan kucing sehingga pada akhirnya meningkatkan jumlah tinja yang terkontaminasi dan risiko infeksi pada manusia (Heulkelbach dan Feldmeier, 2008)
- Tinggal di daerah dengan keadaan pasir atau tanah yang lembab
- Faktor Demografis
Adapun faktor demografis yang mempengaruhi kejadian CLM antara lain :
- Usia
CLM paling sering terkena pada anak berusia ≤ 4 tahun. Hal ini disebabkan karena anak pada usia tersebut masih jarang menggunakan alas kaki saat keluar rumah. Pada penelitian tersebut juga didapatkan bahwa usia merupakan faktor demografis yang berhubungannya paling signifikan dengan kejadian CLM (p<0,0001) (Heukelbach et al, 2008).
- Perkerjaan
Larva infektif penyebab CLM terdapat pada tanah atau pasir lembab. Orang yang pekerjaannya sering kontak dengan tanah atau pasir tersebut dapat meningkatkan risiko risiko terinfeksi larva CLM. Pekerjaan yang memiliki risiko terinfeksi larva penyebab CLM diantaranya petani, nelayan, tukang kebun, pemburu, penambang pasir dan pekerjaan lain yang sering kontak dengan tanah pasir (Aisah, 2010).
- Tingkat pendidikan
Suatu penelitian tentang prevalensi dan faktor risiko CLM di Brazil menunjukkan, dari 1114 penduduk pedesaan, didapati 23 dari 354 (6,5%) penduduk dengan tingkat pendidikan menderita CLM, sedangkan pada penduduk dengan dengan tingkat pendidikan tinggi, didapati 34 dari 760 (4,5%) orang menderita CLM (Heulkelbach et al, 2008).
- Patofisiologi
CLM pada manusia umumnya terjadi di daerah tropis dan sub tropis, terutama terjadi pada anak-anak, pekerja bidang pertanian atau wisatawan yang kontak dengan tanah berpasir yang berada di bawah naungan pohon dan tempat teduh yang sering didatangi oleh anjing dan kucing untuk buang air besar. Dengan demikian tempat tersebut menjadi lingkungan yang tercemar larva cacing tambang hewan, sehingga merupakan sumber infeksi bagi manusia. Manusia terinfeksi oleh larva Ancylostoma caninum atau Ancylostoma brasiliense melalui kontak kulit dengan tanah dan pasir yang terkontaminasi. Selanjutnya larva migrasi melalui jaringan subkutan membentuk terowongan yang menjalar dari satu tempat ke tempat lainnya. Lesi yang ditimbulkan erithematous, elevasi dan vesicular. Lesi ini sangat gatal, setelah 2-3 hari larva akan membentuk terowongan di bawah kulit dalam jaring germinativum. Pergerakan larva di bawah kulit berkisar 2-3 mm per hari. Kulit dibagian atasnya biasanya mengering dan keras dan terasa gatal sehingga dapat menyebabkan infeksi sekunder akibat garukan. Larva ini tidak dapat menembus kulit di bawah epidermis dari manusia sehingga larva tersebut tidak dapat melanjutkan perkembangan siklus hidupnya, akibatnya selamanya larva ini terjebak di jaringan kulit manusia penderita hingga masa hidup dari cacing ini berakhir. Komplikasi dari creeping eruption berupa erythema multiformis pernah dilaporkan pada seorang penderita (Bagus,2010).
 |
| siklus hidup larva migran |
Gambar 17. Siklus hidup larva migran
- Cara Penularan
Cacing Ascaris lumbricoides, Trichuris trichiura dan hookworms dikelompokkan sebagai cacing yang ditularkan melalui tanah (soil transmitted helminths) karena cara penularannya pada setiap orang sama yaitu melalui tanah. Adapun cara cacing ini menginfeksi manusia yakni dengan menembus kulit manusia oleh larva infektif (larva filariform matang) atau menelan telur cacing yang lengket pada makanan atau minuman yang tidak dimasak dengan matang. Secara gambaran epidemiologi, STH biasa terdapat di daerah beriklim tropis dan daerah beriklim sedang dan perbedaannya hanya terletak pada jenis spesies dan beratnya penyakit yang ditimbulkan.
Faktor lingkungan seperti tanah, air, tempat pembuangan tinja tercemar oleh telur atau larva cacing serta ditambah dengan perilaku manusia yang tidak sehat akan dapat menimbulkan kejadian kecacingan (Soemirat, 2005).
- Manifestasi Klinis
Pada saat larva masuk ke kulit biasanya disertai rasa gatal dan panas di tempat larva melakukan penetrasi. Rasa gatal yang timbul terutama terasa pada malam hari, jika digaruk dapat menimbulkan infeksi sekunder (Natadisastra, 2009). Mula-mula akan timbul papul, kemudian diikuti bentuk yang khas yakni lesi berbentuk linear atau berkelok-kelok, menimbul dengan diameter 2-3 mm, dan berwarna kemerahan. Adanya lesi papul yang eritematosa ini menunjukkan bahwa larva tersebut berada di kulit selama beberapa jam atau hari. Perkembangan selanjutnya, papul merah ini menjalar seperti benar berkelok-kelok, polisiklik, serpiginosa, menimbul, dan membentuk terowongan (burrow), mencapai panjang beberapa sentimeter (Aisah, 2010). Pada stadium yang lebih lanjut, lesi-lesi ini akan lebih sulit untuk diidentifikasi, hanya di tandai dengan rasa gatal dan nodul-nodul (Vega-Lopez dan Hay, 2004).
Gambar 18. Gambaran Klinis CLM
(Tolan Jr, 2013)
Lesi tidak hanya berada di tempat penetrasi. Hal ini disebabkan larva dapat bergerak secara bebas sepanjang waktu. Umumnya, lesi berpindah ataupun bertambah beberapa milieter perhari dengan lebar sekitar 3 milimeter. Pada CLM, dapat dijumpai lesi tunggal atau lesi multiple, tergantung pada tingkat keparahan infeksi (CDC, 2012).
CLM biasanya ditemukan pada bagian tubuh yang berkontak langsung dengan tanah atau pasir. Tepat predileksi antara lain di tungkai plantar, tangan, anus, bokong, dan paha (Aisah, 2010). Pada kondisi sistemik, gejala yang muncul antara lain eosinophilia perifer (sindroma Loeffler), infiltrate pulmonary migratori, dari peningkatan kadar iunoglobulin E, namun kondisi ini jarang ditemui (Vano-Galvan et al, 2009).
Gambar 19. Tanda-tanda dari Cutaneous larva migrans cutaneous
- Pemeriksaan Diagnostik
Diagnosis CLM ditegakkan berdasarkan gejala klinisnya yang khas dan disertai dengan riwayat berjemur, berjalan tanpa alas kaki di pantai atau aktivitasi lainnya di daerah tropis, biopsi tidak diperlukan (Vano-Galvan et al, 2009).
Prosedur invasif jarang digunakan untuk mengidentifikasi parasit pada CLM. Hal ini disebabkan karena ujung anterior lesi tidak selalu menunjukkan tempat dimana larva berada. Pada pemeriksaan lab, eosinophilia mungkin ditemukan, namun tidak spesifik. Dalam sebuah penelitian Jerman pada wisatawan dengan CLM, hanya pada 8 (20%) dari 40 orang didapatkan eosinophilia. Namun, peningkatan kadar eosinophil dapat mengindikasikan perpindahan larva cacing ke visceral, tetapi ini termasuk komplikasi yang jarang terjadi (Heukelbach dan Feldmeier, 2008).
CLM yang disebabkan oleh Ancylostoma caninum dapat dideteksi dengan ELISA (Enzyme-linked Imumunosorbent Assay). Sekarang ini, mikroskop epiluminesens telah digunakan untuk memvisualisasikan pergerakan larva, namun sensitivitas metode ini belum diketahui (Heukelbach dan Feldmeier, 2008).
- Penatalaksanaan
Seluruh infeksi Ascaris lumbricoides, baik yang bersifat asimtomatik ataupunintensitas rendah, harus dilakukan tindakan penatalaksanaan. Pilihan obat berupa albendazol oral (400 mg dosis tunggal), mebendazol (500 mg dosis tunggal atau100 mg dua kali sehari dalam 3 hari), atau pirantel palmoat (11 mg / kg BB dosistunggal, dosis maksimal 1 gram). Ketiga obat ini memiliki tingkat kesembuhan yang tinggi. Penderita yang tidak sepenuhnya sembuh mengalami penurunan beban infeksi cacing yang diketahui melalui pemeriksaan telur cacing (Menteri Kesehatan Republik Indonesia, 2006; Bethony et al., 2006; Ideham danPusarawati, 2007; Maguire, 2010a).
Albendazol bekerja dengan cara berikatan dengan β tubulin parasit sehingga menghambat polimarisasi mikrotubulus dan memblok pengambilan glukosa oleh larva maupun cacing dewasa. Akibatnya, persediaan glikogen cacing menurun, pembentukan ATP berkurang, dan cacing mati. Obat ini juga dapat merusak telur cacing. Mebendazol menyebabkan kerusakan struktur subselular dan menghambat sekresi asetilkolinesterase cacing. Obat ini juga menghambat pengambilan glukosa oleh cacing secara ireversibel, sehingga terjadi deplesi glikogen pada cacing. Mebendazol menyebabkan sterilitas pada telur cacing. Pirantel palmoat dan analognya menimbulkan depolarisasi pada otot cacing danmeningkatkan frekuensi impuls, sehingga cacing mati dengan keadaan spastic (Syarif dan Elysabeth, 2009). Invermektin oral (150-200 μg / kg BB dosis tunggal), yang merupakan obat pilihan untuk strongiloidiasis dan onkosersiasis, juga efektif dalammengobati askariasis. Levamisol oral (2,5 mg / kg BB dosis tunggal) jugamerupakan obat alternatif yang direkomendasikan oleh WHO. Levamisol digunakan sebagai imunostimultan pada manusia dengan memperbaikimekanisme pertahanan seluler dan memacu pematangan limfosit T. Piperazinsitrat pernah menjadi obat pilihan, tetapi bersifat neurotoksik dan hepatotoksik,serta tidak dipakai lagi di beberapa negara. Pirantel palmoat dan piperazin sitrat dinyatakan aman untuk digunakan selama masa kehamilan. WHO jugamerekomendasikan pemakaian albendazol dan mebendazol selama masakehamilan berdasarkan data yang telah diperoleh. Selain itu, kedua obat ini dapatdigunakan dalam penatalaksanaan anak-anak di bawah 12 bulan. Obat baru yang memiliki aktivitas melawan Ascaris lumbricoides termasuk nitazoksanid dan tribendimidin, yang terdaftar di Cina. Piperazin dapat menyebabkan paralisis flaksid pada cacing sehingga berperan dalam melepaskanobstruksi. Jika terdapat dalam sediaan sirup, obat ini dapat diberikan melalui nasogastric tube. Antibiotik diberikan bila terdapat infeksi bakteri, dan bila gejalaakut reda diberikan obat antelmintik untuk mencegah kekambuhan (Maguire,2010a).
Dosis tunggal albendazol, mebendazol, dan pirantel pamoat dapatmenyembuhkan kurang dari 50% penderita trikuriasis serta menurunkan beban akibat infeksi cacing kurang dari 60%. Pemakaian albendazol selama tiga hari(400 mg / hari secara oral) atau mebendazol (100 mg dua kali sehari) lebih efektif untuk infeksi ringan dan sedang. Pada infeksi berat, pemberian albendazol selama5-7 hari atau kombinasi albendazol dan invermektin yang dikonsumsi satu kali memiliki tingkat kesembuhan dan penurunkan intensitas infeksi yang lebih tinggi. Pada ankilostomiasis dan nekatoriasis, pemberian terapi besi dapatmemperbaiki kadar hemoglobin menjadi normal, tetapi anemia akan terjadikembali apabila terapi antelmintik tidak diberikan. Albendazol 400 mg dosistunggal merupakan terapi pilihan. Pemberian mebendazol 100 mg yang diberikan dua kali sehari dalam 3 hari lebih efektif daripada diberikan 500 mg dosis tunggal. Pemberian pirantel palmoat dengan dosis 11 mg/kgBB diperlukan untuk mengeliminasi atau menurunkan angka infeksi berat.
- Cara Pencegahan
WHO menyusun strategi global dalam mengendalikan STH dengan penggunaan kemoterapi modern. Strategi tersebut bertujuan untuk mengendalikan morbiditas yang diakibatkan oleh infeksi STH, yaitu dengan mengeliminasi infeksi dengan intensitas sedang dan tinggi dengan pemberian obat antelmintik (terutama albendazol 400 mg dosis tunggal dan mebendazol 500 mg dosis tunggal). Obat antelmintik ini diberikan kepada populasi dengan resiko tinggi, yaitu:
- Anak-anak yang belum sekolah (usia 1-4 tahun)
- Anak-anak usia sekolah (usia 5-14 tahun)
- Wanita usia reproduktif (termasuk wanita dengan kehamilan trimester kedua dan ketiga, serta wanita menyusui)
- Kelompok usia dewasa yang rentan terpapar dengan infeksi STH (contoh: pekerja kebun teh dan pekerja penambangan).
Program pemberantasan infeksi cacing juga dilakukan melalui sekolah dan lembaga lain yang terkait. Program pemberantasan infeksi ini termasuk dengan pemberian vaksinasi dan suplemen, seperti: vitamin A (WHO, 2012a).
Sesuai rekomendasi WHO, penanggulangan infeksi cacing dilakukan dengan pengobatan tindakan pencegahan, dan promotif (Menteri Kesehatan Republik Indonesia, 2006). Pengobatan dilakukan dengan menggunakan obat yang aman, berspektrum luas, efektif, tersedia, harga terjangkau, serta dapat membunuh cacing dewasa, larva, dan telur. Pencegahan dilakukan dengan pengendalian faktor resiko, antara lain kebersihan lingkungan, kebersihan pribadi, penyediaan air bersih yang cukup, semenisasi lantai rumah, pembuatan dan penggunaan jamban yang memadai, menjaga kebersihan makanan, serta pendidikan kesehatan di sekolah kepada guru dan anak.
Pendidikan kesehatan dilakukan melalui penyuluhan kepada masyarakat umum secara langsung atau dengan penggunaan media massa. Sedangkan untuk anak-anak di sekolah dapat dilakukan penyuluhan melalui program UKS (Unit Kesehatan Sekolah) (Menteri Kesehatan Republik Indonesia, 2006).
- Komplikasi
Komplikasi yang dapat terjadi menurut Ferri, 2012, yaitu:
- Infeksi bakterial sekunder pada pasien dengan CLM, biasanya dengan Streptococcus pyogenes, dapat menyebabkan selulitis
- Eritema multiform
- Migrasi pneumintis eosinofilik (Loeffler Syndrome)
- Enteritis eosinofilik
- Prognosis
Prognosis helminthiasis sangat bergantung pada pengobatan dan keparahan penyakit. Selama tidak terjadi obstruksi oleh cacing dewasa yang bermigrasi, prognosis umumnya sangat baik. Mortalitas karena penyakit ini belum pernah dilaporkan. Kebanyakan kasus larva migran sembuh sendiri dengan atau tanpa pengobatan, dan tanpa diikuti efek samping jangka panjang apapun. Morbiditas dikaitkan dengan pruritus hebat dan kemungkinan infeksi bakterial sekunder. Tanpa pengobatan, infeksi cacing ini dapat sembuh sendiri dalam waktu 1,5 tahun, sedangkan dengan Pengobatan secara periodik dapat memberikan kesembuhan 80-90% pada penderita.
DAFTAR PUSTAKA
Aisah, S. 2010. Creeping Eruption dalam Ilmu Penyakit Kulit dan Kelamin. Edisi6. Jakarta: Penerbit Fakultas Kedokteran FKUI
Arias, Kathleen Meehan. 2009. Investigasi dan Pengendalian Wabah di Fasilitas Pelayanan Kesehatan. Jakarta: EGC
Arif, Mansjoer, dkk. 2000. Kapita Selekta Kedokteran. Edisi 3. Jakarta: Medica Aesculapius FKUI
Graham, dkk. 2005. Lecture Notes on Dermatologi Ed.8. Jakarta: Erlangga
Ideham & Pusarawati. 2007. Helmintologi Kedokteran. Surabaya: Penerbit Airlangga
Kee, Joyce L. 1996. Farmakologi : Pendekatan Proses Keperawatan. Jakarta: EGC
Kenny, Tim. 2012. Scabies. United Kingdom : EMIS.
Khrisna, A. 2013. Mengenali Keluhan Anda : Info Kesehatan Umum untuk Pasien Ed.1. Jakarta: Informasi Medika
M. Zenilman, Jonathan dkk. 2012. Sexually Transmitted Infections: Diagnosis, Management, and Treatment. Jones & Bartlett Learning, Canada
Natadisastra, Djaenudin. 2009. Parasitologi Kedokteran: Ditinjau dari Organ Tubuh yang Diserang. Jakarta: EGC
NHS. 2012. Scabies. United Kingdom : NHS Choices.
Price & Wilson. 2005. Patofisiologi : Konsep Klinis Proses-Proses Penyakit Vol. 2 Ed.6. Jakarta: EGC
Suci dkk dalam jurnal “ Hubungan Personal Hygine dengan Kejadian Scabies di Pondok Pendidikan Islam Darul Ulum, Palarik Air Pacah, Kecamatan Koto Tangah padang Tahun 2013”.
Syarif, A. dan Elysabeth, 2009. Antelmintik. Dalam: Gunawan, S. G., et al.,. Farmakologi dan Terapi. Edisi 5. Jakarta: Balai Penerbit FakultasKedokteran Universitas Indonesia
Syarif, A. dan Elysabeth, 2009. Antelmintik. Dalam: Gunawan, S. G., et al.,. Farmakologi dan Terapi. Edisi 5. Jakarta: Balai Penerbit FakultasKedokteran Universitas Indonesia
Demikianlah Artikel Asuhan keperawatan Teori Helminthiasis Lengkap
Sekianlah artikel Asuhan keperawatan Teori Helminthiasis Lengkap kali ini, mudah-mudahan bisa memberi manfaat untuk anda semua. baiklah, sampai jumpa di postingan artikel lainnya.
Anda sekarang membaca artikel Asuhan keperawatan Teori Helminthiasis Lengkap dengan alamat link https://askep-nursing.blogspot.com/2018/04/tinjauan-pustaka-penyakit-helminthiasis.html


Tidak ada komentar:
Posting Komentar