Judul : Tetanus
link : Tetanus
Tetanus
BAB 2
TINJAUAN PUSTAKA
- Definisi Tetanus
Penyakit tetanus adalah penyakit infeksi yang disebabkan oleh toksin kuman Clostridium tetani, yang ditandai oleh kejang otot secara paroksismal dan diikuti kekakuan seluruh badan. Kekakuan tonus otot ini selalu tampak pada otot maseter dan otot rangka. Clostridium tetani adalah kuman yang berbentuk batang seperti penabuh genderang, berspora, golongan gram positif, hidup anaerob. Kuman ini mengeluarkan toksin yang bersifat neurotik (tetanus spasmin), yang mula-mula akan menyebabkan kejang otot dan saraf tepi lokal. Toksin ini dapat menghancurkan eritrosit, merusak leukosit, dan merupakan tetanospasmin yang menyebabkan ketegangan dan spasme otot (Muttaqin, 2008).
Tetanus disebut juga dengan "Seven day Disease" dan pada tahun 1890, ditemukan toksin seperti strichnine, kemudian dikenal dengan tetanospasmin, yang diisolasi dari tanah anaerob yang mengandung bakteri. lmunisasi dengan mengaktivasi derivat tersebut menghasilkan pencegahan dari tetanus (Nicalaier 1884, Behring dan Kitasato 1890).
Dari pengertian tersebut dapat disimpulkan bahwa tetanus adalah penyakit infeksi yang diakibatkan oleh toksin kuman Clostridium tetani yang ditandai dengan gejala kekakuan dan kejang otot (Ritharwan, 2004).
- Etiologi
Etiologi yang dapat menyebabkan terjadinya penyakit tetanus adalah sebagai berikut:
- Adanya luka pada tubuh akibat tusukan kaca, paku, maupun pecahan kaleng yang diinfeksi oleh kuman tetanus.
- Anak yang belum mendapat imunisasi tetanus (DPT)
- Kebersihan lingkungan dan perorangan yang kurang terjaga
- Infeksi selama masa neonatal (pada neonatus)
- Pemotongan tali pusat atau perawatannya yang tidak aseptik
- Tetanus pasca injeksi obat terlarang
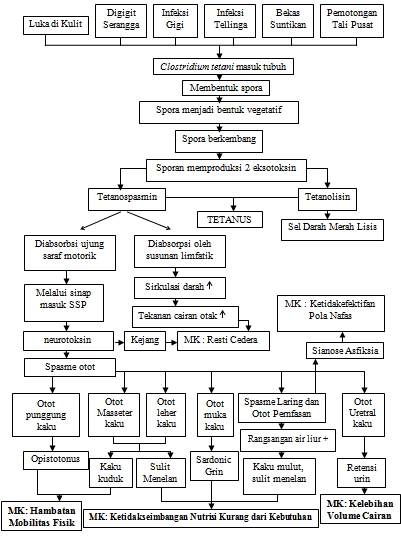
Kuman tetanus yang dikenal sebagai Clostridium Tetani yang berbentuk batang yang langsing dengan ukuran panjang 2-5 mikrometer dan lebar 0,3-0,5 mikrometer, termasuk gram positif, bersifat anaerob, mengeluarkan eksotoksin yang bersifat neurotoksin (yang efeknya mengurangi aktivitas kendali SSP), patogenesis bersimbiosis dengan mikroorganisme piogenik (pyogenic). Kuman tetanus tidak invasive, tetapi kuman ini memproduksi 2 macam eksotoksin yaitu tetanospasmin dan tetanolisin. Tetanospasmis merupakan protein dengan berat molekul 150.000 Dalton, larut dalam air labil pada panas dan cahaya, rusak dengan enzim proteolitik, tetapi stabil dalam bentuk murni dan kering. Tetanospasmin disebut juga neurotoksin karena toksin ini melalui beberapa jalan dapat mencapai susunan saraf pusat dan menimbulkan gejala berupa kekakuan (rigiditas), spasme otot dan kejang-kejang. Tetanolisin menyebabkan lisis dari sel-sel darah merah.
- Klasifikasi
- Tetanus Lokal (lokalited Tetanus)
Pada lokal tetanus dijumpai adanya kontraksi otot yang persisten, pada daerah tempat dimana luka terjadi (agonis, antagonis, dan fixator). Hal inilah merupakan tanda dari tetanus lokal. Kontraksi otot tersebut biasanya ringan, bisa bertahan dalam beberapa bulan tanpa progresif dan biasanya menghilang secara bertahap. Lokal tetanus ini bisa berlanjut menjadi generalized tetanus, tetapi dalam bentuk yang ringan dan jarang menimbulkan kematian. Bisa juga lokal tetanus ini dijumpai sebagai prodromal dari klasik tetanus atau dijumpai secara terpisah. Hal ini terutama dijumpai sesudah pemberian profilaksis antitoksin.
- Cephalic Tetanus
Tetanus sefal adalah bentuk yang jarang dari tetanus. Masa inkubasi berkisar 1-2 hari, yang berasal dari otitis media kronik (seperti dilaporkan di India), luka pada daerah muka dan kepala, termasuk adanya benda asing dalam rongga hidung.
- Generalized Tetanus
Bentuk ini yang paling banyak dikenal. Sering menyebabkan komplikasi yang tidak dikenal beberapa tetanus lokal oleh karena gejala timbul secara diam-diam. Trismus merupakan gejala utama yang sering dijumpai (50%), yang disebabkan oleh kekakuan otot-otot masseter, bersamaan dengan kekakuan otot leher yang menyebabkan terjadinya kaku kuduk dan kesulitan menelan. Gejala lain berupa Risus Sardonicus (Sardonic grin) yakni spasme otot-otot muka, opistotonus (kekakuan otot punggung), kejang dinding perut. Spasme dari laring dan otot-otot pernafasan bisa menimbulkan sumbatan saluran nafas, sianose asfiksia. Bisa terjadi disuria dan retensi urine, kompressi fraktur dan pendarahan didalam otot. Kenaikan temperatur biasanya hanya sedikit, tetapi begitupun bisa mencapai 40ºC. Bila dijumpai hipertermi ataupun hipotermi, tekanan darah tidak stabil dan dijumpai takhikardia, penderita biasanya meninggal.
- Neotal Tetanus
Biasanya disebabkan infeksi Clostridium Tetani, yang masuk melalui tali pusat sewaktu proses pertolongan persalinan. Spora yang masuk disebabkan oleh proses pertolongan persalinan yang tidak steril, baik oleh penggunaan alat yang telah terkontaminasi spora Clostridium Tetani, maupun penggunaan obat-obatan Wltuk tali pusat yang telah terkontaminasi.
Kebiasaan menggunakan alat pertolongan persalinan dan obat tradisional yang tidak steril, merupakan faktor yang utama dalam terjadinya neonatal tetanus. Menurut penelitian E. Hamid. dkk, bagian Ilmu Kesehatan Anak RS Dr. Pringadi Medan, pada tahun 1981, ada 42 kasus dan tahun 1982 ada 40 kasus tetanus yang biasanya ditolong melalui tenaga persalianan tradisional (TBA =Traditional Birth Attedence) 56 kasus (68,29 %), tenaga bidan 20 kasus (24,39 %), dan selebihnya melalui dokter 6 kasus (7, 32 %)).
Manifestsi klinis tetanus bervariasi dari kekakuan otot setempat, trismus sampai kejang yang hebat. Masa timbulnya gejala awal tetanus sampai kejang disebut awitan penyakit, yang berpengaruh terhadap prognostik.
- Manifestasi Klinis
Manifestasi klinis tetanus terdiri atas 4 macam yaitu:
- Tetanus lokal
Tetanus lokal merupakan bentuk penyakit tetanus yang ringan dengan angka kematian sekitar 1%. Gejalanya meliputi kekakuan dan spasme yang menetap disertai rasa sakit pada otot disekitar atau proksimal luka. Tetanus lokal dapat berkembang menjadi tetanus umum.
- Tetanus sefal
Bentuk tetanus lokal yang mengenai wajah dengan masa inkubasi 1-2 hari, yang disebabkan oleh luka pada daerah kepala atau otitis media kronis. Gejalanya berupa trismus, disfagia, rhisus sardonikus dan disfungsi nervus kranial. Tetanus sefal jarang terjadi, dapat berkembang menjadi tetanus umum dan prognosisnya biasanya jelek.
- Tetanus umum
Bentuk tetanus yang paling sering ditemukan. Gejala klinis dapat berupa berupa trismus, iritable, kekakuan leher, susah menelan, kekakuan dada dan perut (opisthotonus), fleksi-abduksi lengan serta ekstensi tungkai, rasa sakit dan kecemasan yang hebat serta kejang umum yang dapat terjadi dengan rangsangan ringan seperti sinar, suara dan sentuhan dengan kesadaran yang tetap baik.
- Tetanus neonatorum
Tetanus yang terjadi pada bayi baru lahir, disebabkan adanya infeksi tali pusat, umumnya karena teknik pemotongan tali pusat yang aseptik dan ibu yang tidakmendapat imunisasi yang adekuat. Gejala yang sering timbul adalah ketidakmampuan untuk menetek, kelemahan, irritable diikuti oleh kekakuan dan spasme. Posisi tubuh klasik: trismus, kekakuan pada otot punggung menyebabkan opisthotonus yang berat dengan lordosis lumbal. Bayi mempertahankan ekstremitas atas fleksi pada siku dengan tangan mendekap dada, pergelangan tangan fleksi, jari mengepal, ekstremitas bawah hiperekstensi dengan dorsofleksi pada pergelangan dan fleksi jari-jari kaki. Kematian biasanya disebabkan henti nafas, hipoksia, pneumonia, kolaps sirkulasi dan kegagalan jantung paru.
Derajat penyakit tetanus menurut modifikasi dari klasifikasi Ablett’s:
- Derajat I (ringan)
Trismus ringan sampai sedang, kekakuan umum, spasme tidak ada, disfagia tidak ada atau ringan, tidak ada gangguan respirasi.
- Derajat II (sedang)
Trismus sedang dan kekakuan jelas, spasme hanya sebentar, takipnea dan disfagia ringan
- Derajat III (berat)
Trismus berat, otot spastis, spasme spontan, takipnea, apnoeic spell, disfagia berat, takikardia dan peningkatan aktivitas sistem otonomi
- Derajat IV (sangat berat)
Derajat III disertai gangguan otonomik yang berat meliputi sistem kardiovaskuler, yaitu hipertensi berat dan takikardi atau hipotensi dan bradikardi, hipertensi berat atau hipotensi berat. Hipotensi tidak berhubungan dengan sepsis, hipovolemia atau penyebab iatrogenik. Bila pembagian derajat tetanus terdiri dari ringan, sedang dan berat, maka derajat tetanus berat meliputi derajat III.
Sedangkan menurut PDT Ilmu Kesehatan Anak edisi III (2008) manifestasi tetanus dibagi menjadi berbagai derajat diantaranya:
1. Derajat I (tetanus ringan)
- Trismus (lebar antara gigi sama atau lebih 2 cm)
- Kekakuan unum
- Tidak dijumpai kejang dan gangguan respirasi
2. Derajat II (tetanus sedang)
- Trismus (lebar kurang dari 1 cm)
- Kekakuan umum makin jelas
- Dijumpai kejang rangsang, tidak ada kejang spontan
3. Derajat IIIA (tetanus berat)
- Trismus berat (kedua baris gigi rapat)
- Otot sangat spastic, timbul kejang spontan
- Takipnea, takikardia
- Apneic spell (Spasme larynx)
4. Derajat IIIB (tetanus dengan gangguan saraf otonom)
- Gangguan otonom berat
- Hipertensi berat dan takikardia, atau
- Hipotensi dan bradikardia
- Hipertensi berat datau hipotensi berat
- Patofisiologi Tetanus
Penyakit tetanus terjadi karena adanya luka pada tubuh seperti; luka tertusuk paku, pecahan kaca atau kaleng, luka tembak, luka bakar, luka yang kotor dan pada bayi dapat melalui pemotongan tali pusar. Organisme multipel membentuk dua toksin yaitu tetanopasmin yang merupakan toksin kuat dan atau neutropik yang dapat menyebabkan ketegangan dan spasme otot dan mempengaruhi sistem syaraf pusat. Kemudian tetanolysin yang tampaknya tidak signifikan.
Exotoksin yang dihasilkan akan mencapai pada sistem syaraf pusat dengan melewati akson neuron atau sistem vaskular. Kuman ini menjadi terikat pada sel syaraf atau jaringan syaraf dan tidak dapat lagi dinetralkan oleh antitoksin spesifik. Namun toxin yang bebas dalam peredaran darah sangat mudah dinetralkan oleh arititosin. Hipotesa cara absorbsi dan bekerjanya toxin; adalah pertama toxin diabsorbsi pada ujung syaraf motorik dan melalui aksis silindrik dibawa kekornu anterior susunan syaraf pusat. Kedua toxin diabsorbsi oleh susunan limfatik, masuk kedalam sirkulasi darah arteri kemudian masuk kesusunan syaraf pusat. Toxin bereaksi pada myoneural junktion yang menghasilkan otot menjadi kejang dan mudah sekali terangsang. Masa inkubasi 2 hari sampai 2 bulan dan rata-rata 10 hari. Kasus yang sering terjadi adalah 14 hari. Sedangkan untuk neonatus biasanya 5 sampai 14 hari.
- Prognosis Tetanus
Rata-rata angka kematian akibat tetanus berkisar antara 25-75%, tetapi angka mortalitas dapat diturunkan hingga 10-30 persen dengan perawatan kesehatan yang modern. Banyak faktor yang berperan penting dalam prognosis tetanus. Diantaranya adalah masa inkubasi, masa awitan, jenis luka, dan keadaan status imunitas pasien. Semakin pendek masa inkubasi, prognosisnya menjadi semakin buruk. Semakin pendek masa awitan, semakin buruk prognosis. Letak, jenis luka dan luas kerusakan jaringan turut memegang peran dalam menentukan prognosis. Jenis tetanus juga memengaruhi prognosis. Tetanus neonatorum dan tetanus sefalik harus dianggap sebagai tetanus berat, karena mempunyai prognosis buruk. Sebaliknya tetanus lokal yang memiliki prognosis baik. Pemberian antitoksin profilaksis dini meningkatkan angka kelangsungan hidup, meskipun terjadi tetanus. (Depkes RI, 2008)
Berikut ini adalah skala/derajat keparahan yang menentukan prognosis tetanus menurut sistem skoring Bleck. (Bleck, 1997)
Tabel sistem skoring Bleck
Skor total menunjukkan derajat keparahan dan prognosis, seperti diuraikan berikut ini. (Depkes RI,2008)
- Pencegahan Tetanus
Pencegahan sangat penting, mengingat perawatan kasus tetanus sulit dan mahal. Untuk pencegahan, perlu dilakukan:
- Imunisasi Aktif
Imunisasi dengan toksoid tetanus merupakan salah satu pencegahan yang sangat efektif.Angka kegagalan relative rendah. Toksoid tetanus tersedia dalam kemasan antigen tunggal, atau dikombinasi dengan toksoid disteri sebagai DT atau dengan toksoid difteri dan vaksin pertusis aselular sevagai DPT. Untuk mencegah tetanus neonatorum, salah satu pencegahan adalah dengan pemberian imunisasi TT pada wanita usia subur (WUS). Oleh karena itu, setiap WUS yang berkunjung ke fasilitas pelayanan kesehatan harus selalu ditanyakan status imunisasi TT mereka dan bila diketahui yang bersangkutan belum mendapatkan imunisasi TT harus diberi imunisasi TT minimal dua kali.
- Perawatan Luka
Perawatan luka harus segera dilakukan terutama pada luka tusuk, luka kotor atau luka yang diduga tercemar dengan spora tetanus. Perawatan luka dilakukan guna mencegah timbulnya jaringan anaerob.Jaringan nekrotik dan benda asing harus dibuang.Untuk pencegahan kasus tetanus neonatorum sangat bergantung pada pengindaran persalinan yang tidak aman, aborsi serta perawatan tali pusar selain dari imunisasi ibu.Perawatan tali pusar, penting memperhatikan hal-hal berikut:
- Jangan membungkus punting tali pusar/mengoleskan cairan/bahan apapun ke dalam punting tali pusar
- Mengoleskan alcohol/povidon iodine masih diperkenankan tetapi tidak dikompreskan karena menyebabkan tali pusar lembab
- Pemberian ATS dan HTIG profilaksis
Profilaksis dengan ATS hanya efektif pada luka baru (<6 jam) dan harus segera dilanjutkan dengan imunisasi aktif. Dosis ATS profilaksis 3000 IU.HTIG juga dapat diberikan sebagai profilaksis luka. Dosis untuk anak <7 tahun : 4 U/kg IM dosis tunggal, sedangkan dosis anak ≥ 7 tahun : 250 U IM dosis tunggal.
- Pemeriksaan Diagnostik Tetanus
- Pemeriksaan penunjang
- Pemeriksaan beta HCG meningkat dengan batas minimal 82,5 IU/24 jam.
- Biopsi dungkul vagina.
- Foto thoraks minimal.
- Bila dicurigai metastase jauh, dilakukan CT scan sesuai dengan tempatnya untuk menetapkan terapi dan tatalaksana selanjutnya.
- Penatalaksanaan Tetanus
- Umum
Tujuan terapi ini berupa mengeliminasi kuman tetani, menetralisirkan peredaran toksin, mencegah spasme otot dan memberikan bantuan pemafasan sampai pulih. Dan tujuan tersebut dapat diperinci sebagai berikut:
- Merawat dan membersihkan luka sebaik-baiknya, berupa: membersihkan luka, irigasi luka, debridement luka (eksisi jaringan nekrotik), membuang benda asing dalam luka serta kompres dengan H202, dalam hal ini penatalaksanaan, terhadap luka tersebut dilakukan 1 -2 jam setelah ATS dan pemberian antibiotika. Sekitar luka disuntik ATS.
- Diet cukup kalori dan protein, bentuk makanan tergantung kemampuan membuka mulut dan menelan. Bila ada trismus, makanan dapat diberikan personde atau parenteral.
- Isolasi untuk menghindari rangsang luar seperti suara dan tindakan terhadap penderita.
- Oksigen, pernafasan buatan dan trachcostomi bila perlu.
- Mengatur keseimbangan cairan dan elektrolit.
2. Obat-Obatan
- Antibiotika
Diberikan parenteral Peniciline 1,2 juta unit / hari selama 10 hari, IM. Sedangkan tetanus pada anak dapat diberikan Peniciline dosis 50.000 Unit / KgBB/ 12 jam secafa IM diberikan selama 7-10 hari. Bila sensitif terhadap peniciline, obat dapat diganti dengan preparat lain seperti tetrasiklin dosis 30-40 mg/kgBB/24 jam, tetapi dosis tidak melebihi 2 gram dan diberikan dalam dosis terbagi ( 4 dosis ).
Bila tersedia Peniciline intravena, dapat digunakan dengan dosis 200.000 unit/kgBB/24 jam, dibagi 6 dosis selama 10 hari. Antibiotika ini hanya bertujuan membunuh bentuk vegetatif dari Clostridium Tetani, bukan untuk toksin yang dihasilkannya. Bila dijumpai adanya komplikasi pemberian antibiotika broad spektrum dapat dilakukan.
- Antitoksin
Antitoksin dapat digunakan Human Tetanus Immunoglobulin (TIG) dengan dosis 3000-6000 U, satu kali pemberian saja, secara IM tidak boleh diberikan secara intravena karena TIG mengandung "anti complementary aggregates of globulin", yang mana ini dapat mencetuskan reaksi allergi yang serius. Bila TIG tidak ada, dianjurkan untuk menggunakan tetanus antitoksin, yang berawal dari hewan, dengan dosis 40.000 U, dengan cara pemberiannya adalah: 20.000 U dari antitoksin dimasukkan kedalam 200 cc cairan NaC1 fisiologis dan diberikan secara intravena, pemberian harus sudah diselesaikan dalam waktu 30-45 menit. Setengah dosis yang tersisa (20.000 U) diberikan secara IM pada daerah pada sebelah luar.
- Tetanus Toksoid
Pemberian Tetanus Toksoid (TT) yang pertama, dilakukan bersamaan dengan pemberian antitoksin tetapi pada sisi yang berbeda dengan alat suntik yang berbeda. Pemberian dilakukan secara I.M. Anti kejang (antikonvulsan)
- Fenobarbital (luminal): 3 x 100 mg/1.M. Untuk anak diberikan mula-mula 60-100 mg/1.M lalu dilanjutkan 6x30 mg/hari (max. 200mg/hari).
- Klorpromasin: 3x25 mg/1.M/hari. Untuk anak-anak mula-mula 4-6 mg/kg BB.
- Diazepam: 0,5-10 mg/kg BB/1.M/4 jam.
3. Bayi
- Pemberian saluran nafas agar tidak tersumbat dan harus dalam keadaan bersih.
- Pakaian bayi dikendurkan/dibuka.
- Mengatasi kejang dengan cara memasukkan tongspatel atau sendok yang sudah dibungkus kedalam mulut bayi agar tidak tergigit giginya dan untuk mencegah agar lidah tidak jatuh kebelakang menutupi saluran pernafasan.
- Ruangan dan lingkungan harus tenang
- Bila tidak dalam keadaan kejang berikan ASI sedikit demi sedikit, ASI dengan menggunakan pipet/diberikan personde (kalau bayi tidak mau menyusui).
- Perawatan tali pusat dengan teknik aseptic dan antiseptic.
- Selanjutnya rujuk kerumah sakit, beri pengertian pada keluarga bahwa anaknya harus dirujuk ke RS.
- Komplikasi Tetanus
2.7.1 Kegagalan respirasi
Komplikasi sistem pernapasan antara lain atelektasis, aspirasi pneumonia dan bronkhopneumonia yang ada umumnya berhubungan dengan kesulitan pasien untuk mengeluarkan secret. Spasme laring biasanya berlarut–larut dan terus–menerus sehingga menimbulkan hipoksia.
2.7.2 Sepsis
Komplikasi yang paling berat adalah sepsis dengan atau tanpa bakteriemi dengan sindroma sepsis yang berkembang cepat. Sumber potensial dari sepsis adalah luka tracheostomi, pemberian cairan intravena, kateter, tubeventilator, nebulizer dan dekubitus.
2.7.3 Gangguan keseimbangan cairan elektrolit
Berhubungan dengan kehilangan cairan yang berlebihan melalui hyperhidrasi dan yang lebih jarang sekrelis saliva yang berlebihan.
2.7.4 Fraktur
Terutama pada tulang vertebra thorakal 4–6. Kadang–kadang vertebra lumbal dan manubrium. Disebabkan oleh karena kejang yang sangat kuat. (Batticaca, 2008)
BAB 3
WEB OF CAUTION (WOC)
BAB 4
ASUHAN KEPERAWATAN PADA PASIEN DENGAN PENYAKIT YANG DAPAT DICEGAH DENGAN IMUNISASI (TETANUS)
4.1 Studi Kasus Tetanus
Ny.S bersama suaminya pergi ke rumah sakit membawa bayinya yang masih berusia 12 hari karena mulut bayinya mencucu seperti ikan dan disertai dengan kejang. Keluarga mengatakan bahwa bayinya sesak, panas dan tidak mau menyusu sejak 2 hari yang lalu, bayinya sangat rewel dan susah tidur sejak 3 hari yang lalu. Ny.S bersama suaminya mengatakan bahwa mereka tidak pernah menderita penyakit menular ataupun penyakit keturunan, juga belum pernah melakukan imunisasi TT. Setelah ditanyakan perawat tentang riwayat kelahiran bayinya, ibu sang bayi menceritakan bahwa bayinya adalah anak pertama mereka, dan pada saat kelahirannya Ny.S melakukan persalinan di dukun beranak di desanya karena keterbatasan transportasi dan biaya jika harus melahirkan di rumah sakit. Jenis persalinannya spontan dan tidak ada komplikasi pasca persalinan.
Pada pemeriksaan awal di RS didapatkan hasil bayi terlihat lemah dan terkadang menangis, serta tali pusat bayi Ny.S kotor, setelah ditanyakan, Ny.S memotong tali pusat bayinya dengan menggunakan ramuan untuk menutup luka tali pusat dengan kunyit dan abu dapur, kemudian tali pusatnya dibalut dengan menggunakan kain pembalut. Dan hasil dari tanda-tanda vital bayi Ny.S sebagai berikut nadi 124x/menit, RR 48x/menit dan suhunya 38,6 oC. Bayi Ny.S didiagnosis sementara dengan tetanus neonatorium sedang karena perawatan tali pusat yang tidak tepat.
4.2 Analisa Kasus
Pengkajian
- Anamnesis
- Identitas Diri
Nama : Si fulan
Jenis kelamin ` : Laki-laki
Umur : 12 hari
Alamat : Jalan Kemuning, Surabaya
No. RM : 123456
- Keluhan Utama
Ny S mengeluh kalau bayinya yang masih berusia 12 hari mulutnya mencucu seperti ikan disertai kejang. Keluarga mengatakan bahwa bayinya sesak, panas dan tidak mau menyusu sejak 2 hari yang lalu, sangat rewel dan susah tidur sejak 3 hari yang lalu.
- Riwayat Penyakit Sekarang
Ny.S melakukan persalinan di dukun beranak, jenis persalinannya spontan dan tidak ada komplikasi pasca persalinan. Saat setelah lahir, tali pusat bayinya ditutup dengan kunyit dan abu dapur, kemudian dibalut dengan menggunakan kain pembalut. Bayinya adalah anak pertama, Ny.S bersama suaminya mengatakan bahwa mereka tidak pernah menderita penyakit menular ataupun penyakit keturunan, juga belum pernah melakukan imunisasi TT.
- Riwayat penyakit dahulu : -
- Riwayat penyakit keluarga : -
2. Pemeriksaan Fisik
- B1 (Breathing) : An. Ny S mengalami dispnoe dengan RR 48x/menit
- B2 (Blood) : dbn (N 124x/menit, T 38,6 oC)
- B3 (Brain) : An. Ny S mengalami kejang-kejang
- B4 (Bladder) : -
- B5 (Bowel) : -
- B6 (Bone) : Lemah
- Analisa Data
| No. | Data | Etiologi | Masalah keperawatan | ||||||
| 1. | Data Subjektif : - Ibu klien mengatakan bayinya dispnoe (sesak nafas) Data objektif : - RR klien meningkat dari normal : 48x/menit | Kejang Gangguan proses pertukaran gas Hipoksia Dispnoe (sesak nafas) | Ketidakefektifan Pola nafas | ||||||
| 2. | Data subjektif: - Ibu klien mengatakan bayinya lemas karena kurang energi Data objektif:- - Bayinya terlihat lemas | Infeksi Inflamasi Demam disertai kejang Kehabisan energi Tidak mau menyusu Nutrisi tidak terserap maksimal | Ketidakseimbangan nutrisi: kurang dari kebutuhan tubuh Resiko Cedera | ||||||
| 3. | Data subjektif: - Ibu klien mengatakan anaknya demam, kejang Data objektif: -Suhu tubuh meningkat dari keadaan normal: 38,6°C | Perawatan luka tali pusat yang salah Clostridium tetani masuk tubuh Infeksi Inflamasi Pembengkakan Demam | Hipertermi |
- Diagnosa Keperawatan
- Ketidakefektifan pola nafas b/d sianose asfiksia
- Ketidakseimbangan nutrisi kurang dari kebutuhan b/d ketidakmampuan menelan makanan
- Peningkatan suhu tubuh (hipertermia) berhubungan dengan efeks toksin (bakterimia) yang ditandai dengan suhu tubuh 38-40 oC
- Resiko Cedera b/d Kejang
- Intervensi
DX: Ketidakseimbangan nutrisi kurang dari kebutuhan b/d ketidakmampuan menelan makanan
Tujuan: kebutuhan nutrisi terpenuhi.
Kriteria Hasil: a. BB optimal
b. Intake adekuat
c. Hasil pemeriksaan albumin 3,5-5 mg %
No. | Intervensi | Rasional |
1. | Jelaskan faktor yang mempengaruhi kesulitan dalam makan dan pentingnya makan bagi tubuh | Dampak dari tetanus adalah adanya kekakuan dari otot pengunyah sehingga klien mengalami kesulitan menelan dan kadang timbul reflek balik atau kesedak. Dengan tingkat pengetahuan yang adekuat diharapkan klien dapat berpartsipatif dan kooperatif dalam program diit. |
2. | Sebelum mulai memberikan makan, kaji apakah pasien cukup sadar dan responsive, apakah dapat mengontrol mulutnya, memiliki reflex batuk/muntah, dan dapat menelan ludahnya. | |
3. | Pastikan peralatan pengisap tersedia di tempat dan berfungsi sebagaimana mestinya | |
4. | Posisikan pasien dengan benar:
| |
5. | Upayakan pasien tetap focus dengan memberikan arahan sampai ia selesai menelan setiap suapan. | |
6. | Mulai dengan jumlah kecil, dan tingkatkan secara bertahap sambil pasien belajar menguasai setiap langkah. | |
7. | Kolaboratif : Pemberian diit TKTP cair, lunak atau bubur kasar. Pemberian carian per IV line Pemasangan NGT bila perlu | Diit yang diberikan sesuai dengan keadaan klien dari tingkat membuka mulut dan proses mengunyah. Pemberian cairan perinfus diberikan pada klien dengan ketidakmampuan mengunyak atau tidak bisa makan lewat mulut sehingga kebutuhan nutrisi terpenuhi. NGT dapat berfungsi sebagai masuknya makanan juga untuk memberikan obat |
- Evaluasi
- Tidak terjadi peningkatan suhu tubuh
- Pola nafas anak dapat kembali efektif
- Anak tidak menunjukkan kekurangan volume cairan, membrane mukosa lembab, turgor kulit baik
- Status nutrisi anak terpenuhi, berat badan sesui usia, dapat meminum asi dengan baik
- Tidak terjadi kerusakan integritas kulit, tidak ada kemerahan, lesi dan edema
- Anak tidak mengalami kenjang, cidera tidak terjadi
- Orang tua mempunyai pengetahuan cara merawat tali pusar dengan benar
DAFTAR PUSTAKA
Bleck ,et al.1997. Infections of the central nervous system. 2nd ed. Philadelphia, PA: Lippincott-Raven Publishers
Batticaca fransisca B. 2008. Asuhan Keperawatan Klien Dengan Gangguan Persarafan. Jakarta : Salemba Medika.
Cahyono, Suharjo B. 2010. Vaksinasi Cara Ampuh Cegah Penyakit Infeksi. Yogyakarta: KANISIUS
Carpenito, L.J., Moyet. 2013. Buku Saku Diagnosis Keperawtan. Ed.13. Jakarta: EGC
Departemen Kesehatan RI.2008. Penatalaksanaan Tetanus pada Anak:metode HTA. Jakarta (hal 28-29)
Manuba Ida BG. 2004. Kepaniteraan klinik obsetri dan ginekologi (edisi 2). Jakarta: EGC.
Muttaqin, Arif. 2008. Buku Ajar Asuhan Keperawatan Klien dengan Gangguan Sistem Persyarafan. Jakarta: Salemba Medika.
NANDA. 2012. Diagnosa Keperawatan: Defifnisi dan Kalsifikasi 2012-2014. Jakarta: EGC
SKFT. 2008. Pedoman Diagnosa dan Terapi Ilmu Kesehatan Anak edisi III, RSUD Dr. Soetomo : Surabaya, hal 118-122, 152-154)
Stephen S. tetanus edited by.Behrman, dkk. Dalam Ilmu Kesehatan Anak Nelson. Edisi 15-Jakarta : EGC, 2000
Sumarno, dkk. 2008. Buku Ajar Infeksi dan Penyakit Tropis : Tetanus Ed 2. IDAI
Wilkinson & Nancy.2013. Buku saku diagnose keperawatan edisi 9. Jakarta: EGC
World Health Organization. 2001. Vaccine-Preventable Disease : Monitoring System. Geneva
Demikianlah Artikel Tetanus
Sekianlah artikel Tetanus kali ini, mudah-mudahan bisa memberi manfaat untuk anda semua. baiklah, sampai jumpa di postingan artikel lainnya.
Anda sekarang membaca artikel Tetanus dengan alamat link https://askep-nursing.blogspot.com/2014/12/tetanus.html


Tidak ada komentar:
Posting Komentar